Histerectomía Vaginal por Prolapso
In this Health Topic
Prolapso de útero y/o de las paredes vaginales es una condición común, por la cual hasta un 11% de las mujeres requieren cirugía durante su vida. El prolapso generalmente ocurre debido a un daño de las estructuras de soporte del útero o la vagina. El debilitamiento de estos soportes puede ocurrir durante el trabajo de parto, como resultado de pujo crónico por ej: constipación, tos crónica, obesidad o como parte del proceso de envejecimiento. En algunos casos, existe una debilidad de los tejidos de soporte de causa genética.
El prolapso uterino puede causar una desagradable sensación de bulto vaginal. En casos avanzados de prolapso, el cuello uterino puede protruir por la vagina.
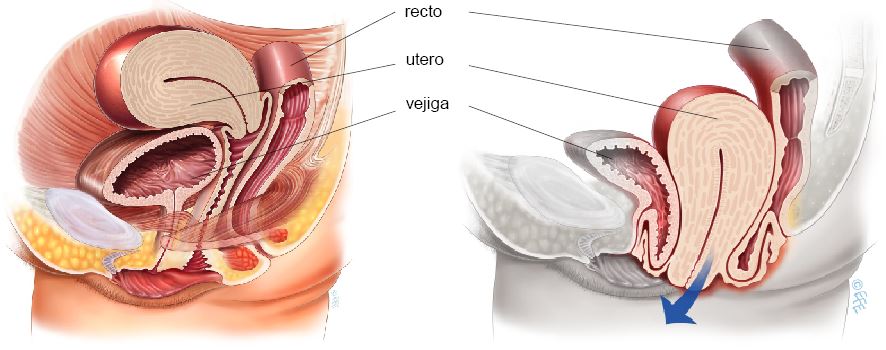
Útero y vagina normales, sin prolapso (izquierda) y prolapso del útero, la vejiga y el recto (intestino) (derecha)
Es un procedimiento en el cual el útero es quirúrgicamente removido a través de la vagina. La cirugía es frecuentemente combinada con reparaciones de prolapso de la vejiga y/o el recto así como con procedimientos para la reparación de la incontinencia urinaria.
Esta cirugía se realiza de forma intrahospitalaria y puede ser realizada bajo anestesia general o espinal (con o sin sedación). Se inicia con una incisión en la mucosa vaginal alrededor del cuello uterino. El cirujano cuidadosamente separa el útero la vejiga y el intestino. Los vasos sanguíneos que nutren el útero y los tejidos circundantes son ligados y cortados. Luego de revisar que no hay sangrado residual, el cirujano retira el útero y cierra el fondo de la vagina que ahora será la cúpula vaginal. Muchos cirujanos pondrán soportes adicionales a la cúpula vaginal, ya sea mediante suturas a los ligamentos uterosacros o bien a otros ligamentos como los sacroespinosos o ileocoxigeos. Por favor ver en otros folletos de esta materia.
Su médico le puede explicar cuál es su plan quirúrgico. Los ovarios, en caso de ser necesario, pueden ser removidos durante una histerectomía vaginal.
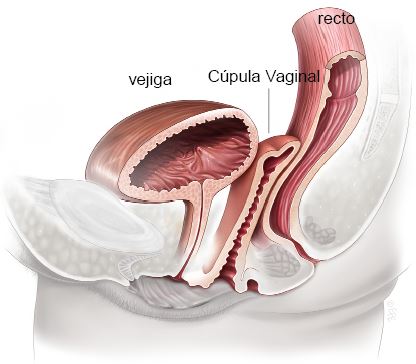
Aspecto después de la histerectomía
Usted será sometido a preguntas respecto a su salud general, su historia médica y los medicamentos que toma habitualmente. Puede ser necesario realizar algunos exámenes adicionales (Por ejemplo exámenes de sangre, radiografía o ultrasonografía). Usted recibirá información respecto al proceso de admisión al hospital, estadía hospitalaria, cirugía y cuidados post operatorios. Mencione a su doctor si usted toma medicamentos anticoagulantes como por ejemplo aspirina, dado que éstos aumentan su riesgo de sangrado y hematomas durante y después de la cirugía. Su doctor puede indicarle suspender este tipo de medicación 7-10 días antes de la cirugía. Algunos doctores recomiendan también preparación intestinal previo a la cirugía
Cuando despierte de la anestesia, usted tendrá una vía venosa para el aporte de soluciones y puede tener un catéter en su vejiga. A menudo, el cirujano dejará una compresa vaginal para reducir el sangrado. Generalmente, la compresa vaginal, el catéter vesical y la vía venosa son retirados en las 24-48 hrs post cirugía. En algunos casos, usted será capaz de comer y beber casi inmediatamente después de la cirugía. Medicamentos para el dolor y las naúseas serán administrados en caso necesario, ya sea en comprimidos o inyectables.
Mantener la movilidad después de la cirugía es muy importante para reducir las complicaciones como trombos (coágulos) en las piernas. Caminar y realizar trabajo doméstico liviano es aceptable, sin embargo, levantar pesos de más de 10kg/25 lb no es aconsejable durante las primeras 6 semanas post operatorias. Es normal sentirse cansada luego de la cirugía, por lo que se recomienda planificar tiempo de descanso las primeras 2 a 3 semanas post operación. Usted podría estar en el hospital entre 1-3 días. Es normal presentar una descarga cremosa color café o descarga sanguinolenta hasta 4-6 semanas post cirugía. Esto es debido a la presencia de suturas en la vagina. Una vez que las suturas se reabsorben, la descarga se reducirá gradualmente.
85% de las mujeres que han sido sometidas a una histerectomía vaginal por prolapso son curadas permanentemente. Alrededor de 15% de las mujeres, desarrollan prolapso de la cúpula vaginal meses o años después de la primera cirugía. Esto puede depender, entre otras causas, de la severidad de su prolapso original.
Como cualquier cirugía, siempre hay riesgo de complicaciones:
- Problemas anestésicos. Con los anestésicos modernos y los equipos de monitorización, las complicaciones anestésicas son muy raras.
- Trombos (embolismo). Después de cualquier cirugía pélvica, se pueden formar trombos o coágulos en las piernas o en los pulmones. Esta es una complicación rara, que puede ser atenuada con el uso de medias compresivas y medicamentos anticoagulantes.
- Pérdida sanguínea severa y hematoma. El riesgo de sangrado que requiere transfusión es bajo (0-10%) y variará en parte de a qué otra cirugía está usted siendo sometida. Alrededor de 10% de las mujeres desarrolla una pequeña colección de sangre en la cúpula vaginal (un hematoma), que usualmente drena espontáneamente luego de 7-10 días. Ocasionalmente puede requerir drenaje quirúrgico.
- Infecciones. Aunque todos los intentos por mantener la cirugía estéril sean realizados y se administren antibióticos preoperatorios, existe una pequeña posibilidad de desarrollar una infección vaginal o pélvica. Esto usualmente se presenta con una desagradable descarga vaginal de mal olor y/o fiebre. 6-20% de las mujeres que han tenido una histerectomía vaginal desarrollan una infección del tracto urinario, siendo el riesgo mayor si usted tuvo catéter vesical. Síntomas incluyen ardor al orinar y aumento de la frecuencia urinaria. Si usted cree estar desarrollando una infección, contacte a su médico.
- Lesión de órganos vecinos. Hasta un 2% de las histerectomías vaginales se complican con lesión ya sea de la vejiga, los uréteres o el recto. Una rara complicación es la fístula vaginal.
- Retención urinaria. En los primeros días después de una histerectomía vaginal, la dificultad para orinar puede presentarse en un 10-15% de las pacientes. Usted puede requerir un catéter vesical por unos días después de la cirugía, hasta que sea capaz de orinar fácilmente.
Usted debería ser capaz de manejar y realizar actividades livianas como caminatas cortas en un par de semanas post cirugía. Le aconsejamos evitar el levantamiento de objetos pesados y realizar deportes por al menos 6 semanas para permitir la cicatrización. Es usualmente aconsejable tomar entre 2 a 6 semanas fuera del trabajo (dependiendo del tipo de cirugía y del tipo de trabajo que usted realiza). La actividad sexual puede ser seguramente retomada después de 6 semanas.
